gasto cardíaco o débito cardíaco al volumen de sangre expulsado por un ventrículo en un minuto. El gasto cardiaco constituye la resultante final de todos los mecanismos que normalmente se ponen en juego para determinar la función ventricular (frecuencia cardiaca, contractilidad, sinergia de contracción, precarga y poscarga).
El gasto cardíaco normal del varón joven y sano es en promedio 5 litros por minuto:
- D = VS x FC (VS: volumen sistólico de eyección; FC: frecuencia cardíaca);
- en condiciones normales, D = 70 ml/latido x 75 latidos/min ≈ 5 L/min.
En las mujeres es un 10 a un 20% menor de este valor.
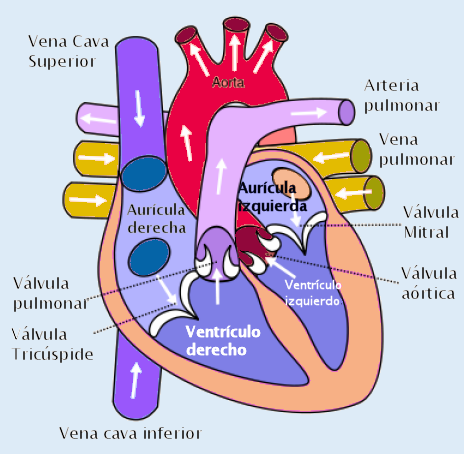
Diagrama del corazón mostrando el flujo de sangre a través de las cámaras o cavidades cardíacas.
Índice cardíaco[editar]
El gasto cardíaco cambia netamente según el volumen corporal del sujeto a quien se le hace la medición. Debido a esto, es importante encontrar algún medio por el cual comparar los gastos cardíacos de personas con diferencias de volumen. Sobre esta situación, las experiencias han demostrado que el gasto cardíaco se eleva de manera aproximada en proporción a la superficie del cuerpo. Por lo tanto, el gasto cardíaco suele expresarse en términos de índice cardíaco: es decir, el gasto cardíaco por metro cuadrado de superficie corporal. El hombre adulto normal que pesa 70 kg tiene un área de superficie corporal de aproximadamente 1.7 metros cuadrados, lo que significa que el índice cardíaco medio normal para el adulto de todas las edades y de ambos sexos es de aproximadamente 3 litros por minuto por metro cuadrado.
- Efecto de la edad. En reposo, el índice cardíaco de un adulto de 80 años en buena salud no es diferente del de un joven de 20 años. Pero durante el ejercicio físico intenso el índice cardíaco disminuye hasta en un 25% en el adulto de 80 años comparado con el de 20.
- Efecto de la postura. Cuando una persona recostada se pone de pie, el gasto cardíaco cae aproximadamente un 20% si la persona permanece quieta, porque gran parte de la sangre "se almacena" en la porción inferior del organismo. Sin embargo, hay que considerar que el gasto cardíaco aumenta en 2 litros por minuto cuando la persona pone tensos sus músculos previo a una sesión de ejercicios.
- Efecto del metabolismo y el ejercicio. El gasto cardíaco se suele conservar casi proporcional al metabolismo global del cuerpo. Cuanto mayor sea el grado de actividad de los músculos y otros órganos, mayor también será el gasto cardíaco. Es de notarse que con un ejercicio muy intenso el gasto cardíaco puede aumentar hasta 30 a 35 litros por minuto en un varón atleta joven y bien entrenado.
Regulación del gasto cardíaco[editar]
Hay dos factores principales de los cuales depende el gasto cardíaco: volumen de expulsión y frecuencia cardíaca. A su vez, el volumen de expulsión es el volumen de sangre expulsado por el ventrículo (igual derecha o izquierda) en un ciclo cardíaco; entendiéndose que en un corazón sano este corresponde a un ciclo eléctrico y un ciclo mecánico, sincronizados. Mientras que la frecuencia cardíaca es el número de ciclos cardíacos en un minuto. El gasto cardíaco es directamente proporcional a ambos el volumen de expulsión y la frecuencia cardíaca, pero no es una simple suma algebraica, un cambio en cualquiera de estos factores siempre requiere análisis para predecir si realmente está aumentando el gasto cardíaco.
El volumen de expulsión a su vez depende de tres factores: Precarga, poscarga e inotropismo. La actividad mecánica del corazón depende de la fuerza de contracción (que según la ley de Frank-Starling es proporcional al volumen diastólico final) y de la contractilidad. La poscarga es la fuerza que se opone a la salida de sangre del ventrículo durante la sístole; o bien puede ser definida como el grado de estrés en la pared del ventrículo a lo largo de la sístole ventricular.
La actividad mecánica del corazón (frecuencia de contracción y contractilidad), en condiciones normales, modula directamente en el volumen de expulsión; ya que la postcarga se mantiene constante. Como ya se mencionó, la fuerza de contracción es función del volumen diastólico final (volumen de sangre que hay en el ventrículo al final de la diástole); pero este último es función del llenado ventricular (volumen de sangre que entra al ventrículo en una diástole). Y el llenado ventricular depende grandemente en el gradiente de presión entre la presión venosa central y la presión de la aurícula. Este gradiente de presión regula el retorno venoso y explica en parte el llenado ventricular (aunado a un 20-40% de sístole auricular, el llenado ventricular casi exclusivamente depende del paso de sangre por gradiente enérgicamente favorable por diferencias de tensión en paredes elásticas y la acumulación de un volumen de sangre que distiende la pared ventricular con un mínimo cambio de presión ejercido sobre dicho pared, distensibilidad ventricular). Finalmente, también debe tomarse en cuenta la contractilidad, que es el número de puentes transversos que se pueden formar entre filamentos gruesos y delgados en las fibras del miocardio, lo cual depende del calcio desencadenante del líquido extracelular el cual pasa por canales lentos de calcio (receptores de dihidropiridina o canales L) en la fase 2 del potencial de acción cardíaco de respuesta tipo rápida. Estos canales son regulados por mecanismos moleculares que dependen de receptores de mediadores del sistema nervioso autónomo.
La regulación del gasto cardíaco por el sistema nervioso autónomo se da por la acción fisiológicamente opuesta de dos "sistemas" anatómicamente separadas: el simpático y el parasimpático. El sistema simpático, por medio de la adrenalina y noradrenalina activa receptores beta 1 en el corazón. Al activarse estos receptores acoplados a proteína Gs se activa adenilato ciclasa, aumentando la concentración intracelular de AMP cíclico. Este a su vez modula diferentes respuestas en diferentes partes del corazón. Al activar estos receptores a nivel del nodo senoauricular, se facilita el influjo de sodio, haciendo que haya mayor corriente de marcapasos del corazón dependiente de la hiperpolarización, aumentando la pendiente de fase cuatro y por lo tanto aumentando el automatismo. Lo mismo ocurre en las fibras de Purkinje y en el nodo auriculoventricular (que forman parte del sistema de conducción eléctrica del corazón. Estos cambios aumentan la frecuencia cardíaca (cronotropismo) y la velocidad de conducción (dromotropismo). Además, el AMPc prolonga la apertura de canales L de calcio, haciendo que aumente la contractilidad (inotropismo), por lo tanto aumentando actividad mecánica y aumentando volumen de expulsión. Al aumentar el volumen de expulsión y la frecuencia cardíaca, se aumenta el gasto cardíaco. Es importante notar, sin embargo, que si la frecuencia es demasiado elevada, disminuyendo la duración de la diástole, o si el retorno venoso es insuficiente puede que no aumente el gasto cardíaco al final, recalcando el hecho que la suma de factores fisiológicos no es una suma algebraica. Por otro lado, el sistema parasimpático, con acetilcolina en receptores M2 causa un efecto cronotrópico y dromotrópico negativo, sin embargo, el efecto inotrópico es mínimo.
Para comprender más acerca de la regulación del gasto cardíaco se debe indagar acerca de la regulación en general del sistema cardiovascular, a cargo de los centros superiores en el tallo encefálico y de reflejos tanto de barorreceptores (vascular) como de quimiorreceptores (respiratorio).
Disminución del nivel permisivo[editar]
Aunque el nivel permisivo normal de la acción de bomba cardíaca suele ser mayor que el retorno venoso, no siempre ocurre así cuando el corazón está enfermo. Existen padecimientos como el infarto del miocardio, cardiopatías vulvares y miocarditis que pueden disminuir la eficacia de la impulsión del corazón. En estas circunstancias, el valor permisivo puede caer a niveles tan bajos como dos o tres litros por minuto.
Vasodilatación muscular[editar]
El factor más importante que eleva el gasto cardíaco durante el ejercicio es la dilatación de los vasos sanguíneos que se encuentran en los músculos que se ejercitan. La vasodilatación depende del incremento considerable del metabolismo muscular durante el ejercicio. Esto da lugar a una elevación del uso del oxígeno y otros nutrientes por los músculos y a la formación de sustancias vasodilatadoras endógenas que actúan sinérgicamente para causar dilatación vascular local intensa y aumento considerable del flujo sanguíneo local. Esta dilatación vascular local alcanza su máximo en los aproximadamente 10 segundos posteriores al inicio del ejercicio intenso; pero una vez alcanzada, la gran disminución de la resistencia vascular permite que fluyan a través del músculo grandes cantidades de sangre y de ahí pasa a las venas para ser retornada al corazón, aumentando notablemente el retorno venoso y el gasto cardíaco.1
Estimulación simpática[editar]
La estimulación simpática afecta tanto al corazón como a la circulación. Hace que el corazón impulse la sangre con mayor fuerza, eleva la presión general media de llenado por contracción de los vasos periféricos, y también la resistencia al retorno venoso. El sistema nervioso simpático puede ser bloqueado completamente provocando anestesia raquídea o administrando un fármaco como el hexametonioque impide la transmisión de impulsos nerviosos por los ganglios vegetativos. Esto hace que el gasto cardíaco caiga a un nivel de 60 a 70% aproximadamente de lo normal.
Métodos para medir el gasto cardíaco[editar]
Se pueden utilizar tres métodos para medir el gasto cardíaco.
- Dispositivo electromagnético o ultrasónico. Este permite medir el flujo sanguíneo en la raíz de la aorta.
- Método de Fick. Permite observar la absorción, cada minuto, de 200 ml de oxígeno por los pulmones hacia la sangre pulmonar (como el swan ganz).
- Método de dilución de indicador. Para medir el gasto cardíaco por este método, se inyecta una pequeña cantidad de indicador colorante (como el Cardio-Green), en una vena de gran calibre o de preferencia en la cavidad derecha del corazón.
| GASTO CARDIACO, es la cantidad de sangre que los ventrículos impulsan cada minuto. | ||||||||||||||
Gasto cardiaco = volumen de eyección X frecuencia cardiaca | ||||||||||||||
| El gasto cardiaco se modifica al cambiar el volumen que se expulsa en cada latido (volumen de eyección ó volumen sistólico), ó al cambiar la frecuencia cardiaca. El corazón cubre un amplio rango de demandas de flujo sanguíneo. El gasto cardíaco puede oscilar entre 5 a 30 L/min, dependiendo de la actividad del organismo. Gasto cardiaco
El gasto cardiaco (volumen sanguíneo eyectado por el corazón por minuto) es el producto de la frecuencia cardiaca (FC) y el volumen sistólico (VS).
GC = FC x VS
El primer mecanismo compensatorio para aumentar el aporte de oxígeno a los tejidos es un incremento de la frecuencia cardiaca. Las variables que afectan al volumen sistólico son la precarga, la poscarga y la función contráctil.
5.1.-Precarga
La precarga es una medición o estimación del volumen ventricular telediastólico (final de la diástole) y depende del estiramiento del músculo cardiaco previo a la contracción. Se relaciona, por tanto, con la longitud de los sarcómeros, pero como esta magnitud no puede determinarse, se utilizan otros índices para estimar la precarga. Es el caso del volumen telediastólico final o la presión telediastólica final.
La precarga puede verse alterada por:
Es posible que la equivalencia implícita entre la presión medida y el volumen en las cámaras ventriculares no sea correcta, ya que depende en gran parte de la distensibilidad del ventrículo. La disfunción diastólica disminuye el volumen telediastólico ventricular, pero se asocia por el contrario con mayores presiones de llenado. En consecuencia, se pueden malinterpretar las mediciones de la presión que indiquen un “adecuado” volumen de llenado.
5.2.-Postcarga
La postcarga es la presión de la pared miocárdica necesaria para vencer la resistencia o carga de presión que se opone a la eyección de sangre desde el ventrículo durante la sístole. A mayor postcarga, más presión debe desarrollar el ventrículo, lo que supone más trabajo y menor eficiencia de la contracción.
La postcarga se relaciona primariamente con la resistencia periférica total o resistencia vascular sistémica, y esta a su vez con cambios en el diámetro de los vasos de resistencia (pequeñas arterias, arteriolas y venas de pequeño tamaño)
Existen dos situaciones en las que se produce una obstrucción directa al flujo de salida de sangre; a nivel de la válvula aórtica en casos de estenosis aórtica, y a nivel de la circulación pulmonar en casos de embolismo pulmonar.
5.3.-Contractilidad
La contractilidad es la capacidad de acortamiento de las fibras miocárdicas durante la sístole. La contractilidad es altamente dependiente de las otras dos variables, la precarga y la postcarga. Otros factores que pueden afectar a la contractilidad son la activación simpática endógena, la acidosis, la isquemia, los mediadores inflamatorios y los agentes vasoactivos.
La carga de líquido que puede aceptar el ventrículo y la distensibilidad del mismo se correlacionan con la capacidad eyectiva del ventrículo, de acuerdo con la Ley de Frank-Starling. El mecanismo o Ley de Frank-Starling describe la capacidad del corazón para cambiar su fuerza de contracción, y por tanto el volumen latido, en respuesta a cambios en el retorno venoso.
En general, un mayor volumen telediastólico lleva a un mayor estiramiento de las fibras miocárdicas, lo que genera un mayor volumen sistólico. La Ley de Frank-Starling determina una respuesta característica del volumen sistólico, visualizable en una curva característica con dos zonas diferenciadas (Fig. 5) En la primera parte de la curva, de pendiente acusada, se produce un aumento significativo del volumen sistólico de forma paralela al aumento de la precarga; en la segunda parte, aplanada, el aumento de la precarga no se acompaña de cambios relevantes en el volumen sistólico.
Así, la porción ascendente de la curva se definiría como precarga-dependiente, y la porción aplanada como precarga-independiente (Fig.5) En clínica, estimar en qué punto de la curva se encuentra el paciente en situación de shock, puede ayudar a determinar si responderá al aporte de fluidos.
La forma de la curva precarga-volumen sistólico varía en función de la capacidad contráctil cardiaca. Un paciente con función sistólica normal responderá a la precarga de manera diferente a un paciente con función sistólica deprimida (Fig. 6)
| ||||||||||||||

No hay comentarios:
Publicar un comentario