contracción auricular prematura es uno de los trastornos del ritmo cardíaco, benigno, caracterizado por un latido prematuro en la aurícula, una de las cámaras del corazón. Estas se diferencias de la contracción ventricular prematura en que no suelen requerir tratamiento médico. Quienes han experimentado una extrasístole auricular refieren sentir que su corazón se detiene o que se salta un latido.
Etiología[editar]
En muchos casos los médicos consultados por este tipo de palpitaciones no pueden determinar la causa de la misma. Algunas células en el corazón, conocidos como focos ectópicos, empiezan a disparar impulsos poco antes del ritmo cardíaco esperado. Esto ocurre a nivel del nodo sinusal, en la aurícula cardíaca. Estas pueden ser células que están enfermas, han sido lesionados por un virus, o se ven afectados por alguna causa no determinada otros. La contracción auricular prematura puede ocurrir después de la cardioversión.1
Diagnóstico[editar]
Por lo general, un médico podría solicitar un electrocardiograma Holter, o monitor de eventos cardiacos que la persona lleva por varias horas. Sin un electrocardiograma no es posible determinar la existencia de una extrasístole auricular. Una vez que se ha demostrado una contracción prematura, la persona puede ser referido a un cardiólogo quien puede realizar más pruebas para determinar si el corazón está dañado o se ha deteriorado. Si el corazón está sano, simples cambios de estilo de vida pueden alterar o impedir la ocurrencia de los extrasístoles auriculares. El hacer ejercicio, comer bien, la reducción de consumo de licor y cafeína y la reducción de los niveles de estrés son las formas más eficaces de reducir este tipo de sucesos.
ECG[editar]
Una contracción auricular prematura por lo general aparece en el ECG y se caracteriza por:
- un complejo QRS normal
- una onda T de repolarización normal (no invertida)
- una extraña y deforme despolarización de la onda P
Pronóstico[editar]
En casos raros, pueden desencadenar una arritmia más grave, como un aleteo auricular o fibrilación auricular. Esto es rara vez visto en un corazón sano, pero si se da la atención médica debe ser buscada para encontrar lo que causó el trastorno y qué medidas se pueden tomar para solucionarlo. A diferencia de una CVP, no se pone en peligro el sistema hemodinámico del sujeto, debido a la conducción en todo momento es a través del nodo AV y los ventrículos del corazón se activan en una secuencia normal.
¿Qué son las contracciones auriculares prematuras? Las contracciones auriculares prematuras (PAC) son una interrupción en el ritmo de su corazón. Las contracciones suceden cuando su corazón recibe una señal temprana para bombear. Las contracciones auriculares prematuras son más comunes y usualmente no tienen una causa aparente. Algunas personas tienen falta de latidos cardíacos por momentos. Acuda con su proveedor de salud para que pueda ser diagnosticada la causa de las contracciones auriculares prematuras y recibir tratamiento.
¿Qué aumenta mi riesgo para contracciones auriculares prematuras?
- Estrés o fatiga
- Cafeína, alcohol, o tabaco
- Afecciones médicas, como hipertensión, enfermedades del corazón o hipertiroidismo
- Embarazo
¿Cuáles son los síntomas de las contracciones auriculares prematuras? Usted puede tener alguno de los siguientes síntomas:
- Palpitaciones (latidos cardíacos rápidos, forzados con un ritmo irregular)
- Falta u salto de un latido cardíaco
- Dolor en el pecho o falta de la respiración
- Desvanecimientos, mareos o tener la sensación de desmayarse
- Cansancio al realizar un ejercicio o una actividad física
¿Cómo se diagnostica las contracciones auriculares prematuras? Su proveedor de salud le preguntará si tiene un historial familiar de problemas cardíacos. También es posible que necesite alguno o más de los siguientes exámenes:
- Un electrocardiograma o EKG registra el ritmo cardíaco y la rapidez con que late su corazón. Se usa para revisar las PACs.
- Un monitor Holter es un aparato que usted lleva por un periodo de tiempo. El monitor registra la rapidez de sus latidos cardíacos y si los latidos tienen un patrón regular. Usted necesita llevarlo hasta por 72 horas. Esto mostrará con qué frecuencia son las PACs durante actividades cotidianas normales.
¿Cuál es el tratamiento para las contracciones auriculares prematuras? Por lo general no se necesita tratamiento. Es posible que le administren medicamentos para fortalecer o regular sus latidos cardíacos.
¿Cómo puedo ayudar a prevenir más contracciones auriculares prematuras?
- Evite el consumo de alcohol y de cafeína. Debido a que éstos aumentan sus contracciones auriculares prematuras.
- No fume. Si usted fuma nunca es tarde para dejar de fumar. El tabaquismo puede empeorar los problemas del corazón. Solicite información con su proveedor de salud si usted necesita ayuda para dejar de fumar.
- Realice una actividad física según le indicaron. Consulte con su proveedor de salud sobre el mejor régimen de ejercicios para usted.
¿Cuándo debo consultar con mi proveedor de salud?
- Sus síntomas no desaparecen o se empeoran.
- Usted tiene preguntas o inquietudes sobre su cuidado o tratamiento.
¿Cuándo debo buscar atención inmediata o llamar al 911? Usted tiene cualquiera de los siguientes signos de un ataque cardíaco:
- Estornudos, presión, o dolor en su pecho que dura mas de 5 minutos o regresa.
- Incomodidad o dolor en su espalda, cuello, mandíbula, estómago, o brazos.
- Tiene dificultad para respirar.
- Náusea o vómitos.
- Se siente muy desvanecido o tiene sudores fríos especialmente en el pecho o dificultad para respirar.
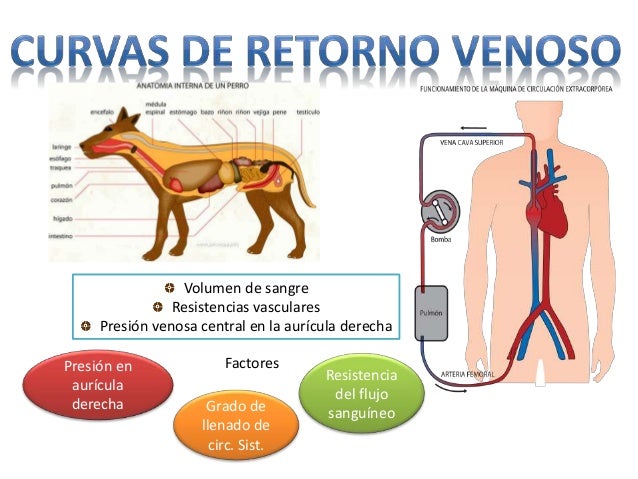
Retorno venoso es la tasa de flujo sanguíneo de vuelta al corazón. Normalmente es una de las limitantes del gasto cardíaco. La superposición de la curva de función cardíaca y la curva de retorno venoso se utiliza en un modelo hemodinámico.
Fisiología[editar]
El retorno venoso es el flujo de sangre de vuelta al corazón. En condiciones de estado estable, el retorno venoso debe ser igual al gasto cardíaco cuando se promedien en el tiempo debido a que todo el sistema cardiovascular es en esencia un circuito cerrado. De lo contrario, la sangre se acumularía en la circulación pulmonar o en la circulación sistémica. Aunque el gasto cardíaco y el retorno venoso son interdependientes, cada uno puede regularse de manera independiente.
El sistema circulatorio se compone de dos circulaciones (sistémica y pulmonar) que se sitúan en serie entre el ventrículo derecho y el ventrículo izquierdo. El balance se alcanza, en gran parte, por el mecanismo de Frank-Starling. Por ejemplo, si el retorno venoso sistémico se aumenta súbitamente, aumenta la precarga del ventrículo derecho lo que lleva a un aumento consecuente del volumen latido y el flujo pulmonar. El ventrículo izquierdo experimenta un aumento en el retorno venoso pulmonar, lo que aumenta la precarga del ventrículo izquierdo y el volumen latido por el mecanismo de Frank-Starling. De esta manera, un aumento en el retorno venoso puede llevar a un aumento equivalente del gasto cardíaco.
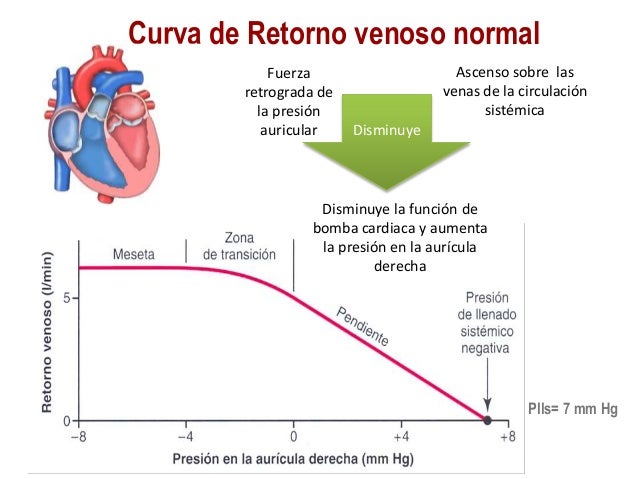
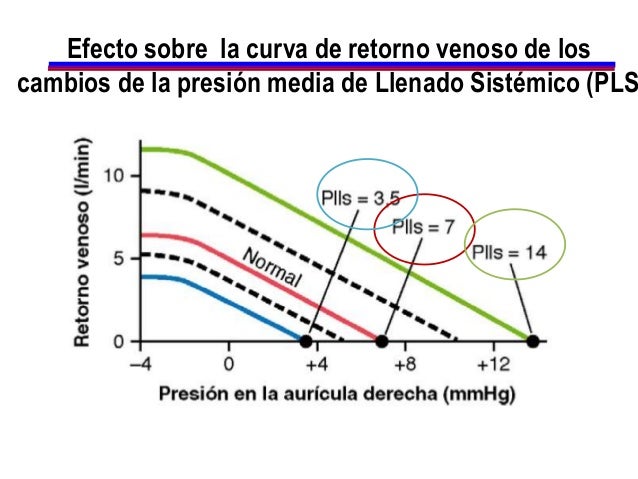
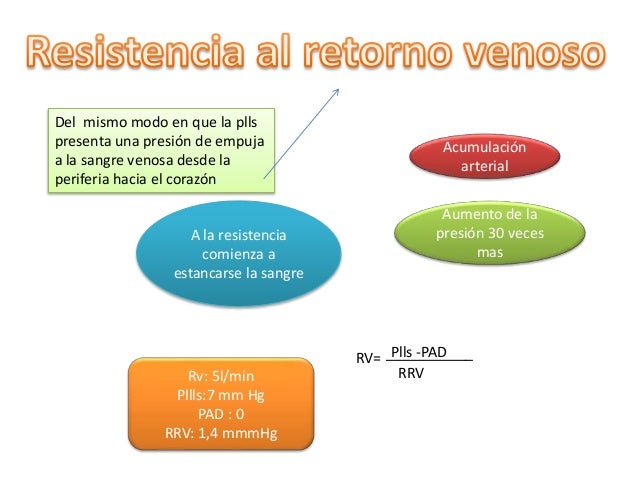
Desde el punto de vista hemodinámico, el retorno venoso al corazón desde los lechos vasculares está determinado por el gradiente de presión (Presión venosa – Presión en la aurícula derecha) y la resistencia venosa. Así, aumentos en la presión venosa, disminuciones de la presión en la aurícula derecha o disminuciones en la resistencia de las venas llevan a un aumento en el retorno venoso -excepto cuando estos cambios son ocasionados por un cambio postural (ver más adelante). Aunque esta relación es cierta para factores hemodinámicos que determinan el flujo sanguíneo desde las venas hacia el corazón, es importante recordar que el flujo sanguíneo a través de toda la circulación sistémica representa tanto el gasto cardiaco como el retorno venoso, los cuales se igualan en el estado estable debido a que el sistema circulatorio es un sistema cerrado. Así, uno podría de la misma manera decir que el retorno venoso está determinado por la presión aórtica media menos la presión media de la aurícula derecha, dividido por la resistencia total de la circulación sistémica (resistencia vascular sistémica).
Factores que favorecen/afectan el retorno venoso[editar]
- Bomba musculoesquelética: la contracción rítmica de los músculos de las extremidades, tal como ocurre en la locomoción normal (caminar, correr, nadar, etc.) promueve el retorno venoso por el mecanismo de bomba muscular.
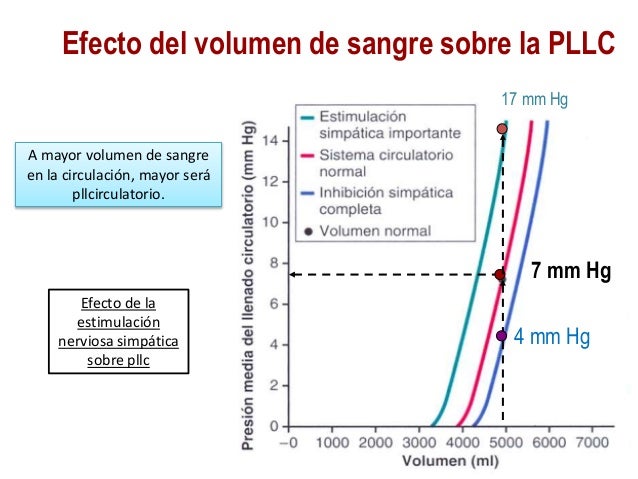
- Disminución de la capacitancia venosa: la activación simpática de las venas disminuye la distensibilidad venosa porque aumenta el tono venomotor, lo que aumenta la presión venosa periférica y esto promueve indirectamente el retorno venoso (porque aumenta la diferencia de presión). Consecuentemente, aumenta la precarga y por el mecanismo de Frank-Starling hay un aumento en el gasto cardiaco que aumenta el flujo sanguíneo total a través del sistema circulatorio.
- Bomba respiratoria: durante la inspiración, la presión intratorácica es negativa y la presión abdominal está aumentada (por compresión abdominal de los órganos abdominales). Este gradiente de presión entre las partes infra y supradiafragmáticas de la vena cava inferior impulsa la sangre hacia el tórax y en consecuencia de regreso a la aurícula derecha.
- Compresión de la vena cava: un incremento en la resistencia de la vena cava, como ocurre cuando la vena cava torácica se comprime durante la maniobra de valsalva o durante el embarazo avanzado, disminuye el retorno venoso.
- Gravedad: los efectos de la gravedad en el retorno venoso parecen paradójicos porque cuando una persona se pone de pie las fuerzas hidrostáticas causan una disminución en la presión de la aurícula derecha y aumento de la presión venosa en las extremidades dependientes. Esto aumenta el gradiente de presión para el retorno venoso desde las extremidades dependientes hacia la aurícula derecha. Aun así, el retorno venoso disminuye. La razón es que cuando la persona se pone de pie, el gasto cardíaco y la presión arterial disminuyen (por la disminución de la presión en la aurícula derecha). El flujo a través de todo el sistema circulatorio disminuye porque la presión arterial cae más que la presión de la aurícula derecha. Así, el gradiente de presión a través del sistema circulatorio disminuye.
- Acción de bomba del corazón: durante el ciclo cardíaco los cambios en la presión auricular derecha alteran la presión venosa central debido a que no hay válvulas entre las venas y la aurícula derecha. Así, la presión venosa central refleja los cambios de presión de la aurícula derecha.

No hay comentarios:
Publicar un comentario